Цирроз печени и портальная гипертензия: основная клиническая картина и прогноз
Изменено: 25 мая 2018
 Портальный цирроз печени (или атрофический цирроз) – заболевание, вызываемое нарушением кровообращения в воротной вене (портальной системе). Эта патология характеризуется целым комплексом клинических проявлений.
Портальный цирроз печени (или атрофический цирроз) – заболевание, вызываемое нарушением кровообращения в воротной вене (портальной системе). Эта патология характеризуется целым комплексом клинических проявлений.
- Печень и ее роль в организме
- Цирроз печени: характерная картина
- Механизм развития портальной гипертензии
- Клинические проявления синдрома портальной гипертензии
- Диагностика портальной гипертензии
- Лечение портальной гипертензии
- Осложнения портальной гипертензии и возможные прогнозы заболевания
- Полезное видео о хирургии портальной гипертензии
Особую опасность для нормальной работы всего организма человека представляет так называемый синдром портальной гипертензии – совокупность явлений, присущих тяжелейшим заболеваниям печени и возникающих в случае затруднения кровообращения в бассейне воротной вены.
Это заболевание чаще характерно для людей старше 40 лет, относительно реже ему подвержены лица более молодого возраста, иногда оно возникает у детей. К особой группе риска относятся пациенты, злоупотребляющие алкоголем и наркотическими веществами, а также длительно принимающие некоторые виды лекарственных препаратов.
Печень и ее роль в организме
Печень – важнейший орган, выполняющий множество необходимых функций для обеспечения нормальной жизнедеятельности человека.
Во-первых, печень – это барьер и фильтр, через который прокачивается и очищается практически вся кровь человеческого организма.
Во-вторых, именно здесь происходит распад многих соединений с последующим их обеззараживанием и удалением. Это могут быть вещества либо поступающие из внешней среды, либо вырабатываемые организмом в количествах, превышающих существующую потребность. К группе ксенобиотиков (чужеродных компонентов) можно отнести некоторые лекарственные препараты, аллергены, токсины, яды, а к собственным веществам организма – гормоны, медиаторы, витамины, а также промежуточные продукты обмена, например, фенол и ацетон.
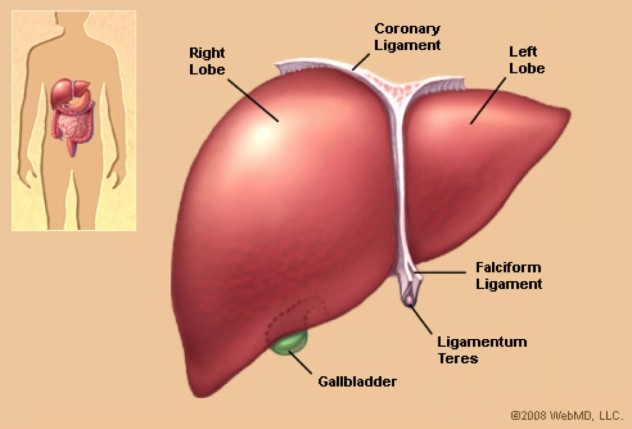
В-третьих, эта железа внешней секреции участвует в процессе кроветворения, синтезе витаминов и некоторых гормонов, ферментов и липидов, желчи и желчных кислот.
Кроме того, печень – важнейший орган пищеварения и универсальный переработчик и накопитель энергии для обеспечения бесперебойного протекания всех реакций в организме.
В связи с огромным количеством выполняемых железой жизненно важных функций, печень имеет мощные компенсаторные возможности, которые позволяют ей работать долгие годы без серьезных расстройств и нарушений. Но, как и любому другому органу, печени присущ свой резерв, и в ряде случаев могут возникать сбои в ее работе. Обычно такие нарушения сопровождают тяжелые патологии железистой ткани печени, например, органические поражения, длительные интоксикации, гепатиты или цирроз.
Цирроз печени: характерная картина
Цирроз печени – это тяжелый, необратимый процесс, являющийся результатом дистрофических нарушений органа, конечная стадия некоторых видов гепатитов, хронических алкогольных или наркотических интоксикаций, длительного приема лекарственных препаратов.
Для этого явления характерна замена нормальной (паренхимной) ткани печени на соединительную, ее разрастание и полное перерождение клеток, закупорка желчных протоков, и, как следствие, нарушение функционирования органа. Как известно, анатомически печень состоит из двух долек, по центру каждой из которой расположена центральная вена. При циррозе происходит смещение кровеносных сосудов в боковое положение печеночной дольки, что, несомненно, приводит и к нарушению кровообращения в железе.
Цирроз имеет такие клинические симптомы как слабость, нарушения пищеварения (чередование поноса и запора), боли в печеночной области, метеоризм, снижение аппетита. Печень увеличивается в размерах, четко проявляется при пальпации. Особенно опасным проявлением этой тяжелой печеночной патологии следует выделить синдром портальной гипертензии.
Механизм развития портальной гипертензии
Портальная гипертензия – угрожающее жизни состояние, затрагивающее все органы в полости живота, при котором наблюдается затруднение кровотока в пределах портальной системы (в воротной вене), и, следовательно, значительное повышение давления в этой области (в некоторых случаях оно может превышать отметку 20 мм рт. ст. по сравнению с 7-12 мм рт. ст. физиологического значения).
Воротная вена – основной кровеносный сосуд брюшной полости – место для сбора крови со всех органов: это и нижний отдел пищевода, и желудок, и поджелудочная железа с селезенкой, и практически весь кишечник, кроме нижней трети прямой кишки.
Кровеносные сосуды перечисленных органов несут кровь в портальную (воротную) вену, идущую в печень. Здесь она делится на несколько небольших венозных сосудов, которые, в свою очередь, образуют систему венул. Вся кровь проходит через клетки печени, где она очищается под действием ферментов, далее – все венулы вновь образуют единую печеночную вену, впадают в нижнюю полую вену, после чего кровь попадает в большой круг кровообращения.
Также система воротной вены имеет несколько анастомозов, роль которых заключается в быстром перемещении крови из воротной (портальной) вены в общий кровоток, минуя печень. Например, вены, расположенные в нижнем отделе пищевода, или в прямой кишке благодаря анастомозам могут напрямую взаимодействовать с нижней полой веной. Механизм развития этого явления объясняется безусловным рефлексом, возникающим в случае необходимости отрегулировать давление в нижней полой вене при нарушении его баланса. Это бывает необходимо, когда требуется быстро сбросить кровь в систему большого круга кровообращения, не прибегая к ее очищению с помощью ферментов печени, например, при травмах брюшной полости.
Портальная гипертензия возникает в случаях, когда при протекании крови по бассейну воротной вены имеет место возникновение барьера – выше, внутри или ниже печени. Известно, что в норме давление в портальной системе имеет значение около 7 мм рт. ст., а при возрастании этого значения до 20 мм рт. ст. происходит развитие застойных явлений в венозных сосудах, они растягиваются и, впоследствии, разрываются.
Для цирроза печени характерно развитие кровяного застоя в области пищевода, желудка и кишечника, часто (в около трети случаев) развиваются кровотечения, что является причиной смерти около 50% пациентов с этой патологией.
В механизме развития синдрома портальной гипертензии выделяют 4 стадии:
- Начальная (функциональная);
- Умеренная (компенсированная);
На этой стадии асцит (скопление жидкости в брюшной полости) отсутствует, вены пищевода расширены незначительно. - Выраженная (декомпенсированная);
Асцит и отеки более выражены, селезенка увеличена в размерах, присутствует геморрагический синдром. - Портальная гипертензия, сопровождающаяся кровотечением из вен пищевода, прямой кишки, желудка;
Часто сопровождается печеночной недостаточностью и перитонитом.
Виды портальной гипертензии и стадии развития патологического процесса
Существует несколько классификаций портальной гипертензии:
- В зависимости от степени охвата зоны повышенного давления в портальной вене:
- Тотальная портальная гипертензия;
- Сегментарная портальная гипертензия.
- В зависимости от локализации процесса:
- Предпеченочная;
- Внутрипеченочная;
- Постпеченочная;
- Смешанная.
Клинические проявления синдрома портальной гипертензии
Первичными симптомами этой печеночной патологии можно отметить различные диспепсические расстройства, такие как тяжесть в желудке, тошнота, нерегулярный, неустойчивый стул, метеоризм, снижение аппетита, боли в желудочной области и правом подреберье.
Часто у больного наблюдается резкое похудение, слабость, быстрая утомляемость, желтуха.
Следующий симптом портальной гипертензии – спленомегалия – увеличение размеров селезенки. Орган прощупывается при пальпации, размеры его могут уменьшаться в случаях желудочно-кишечных кровотечений, когда снижается давление в бассейне портальной вены.
Явление спленомегалии может сочетаться с анемией, лейкопенией, тромбоцитопенией, частичным накоплением в селезенке элементов крови.
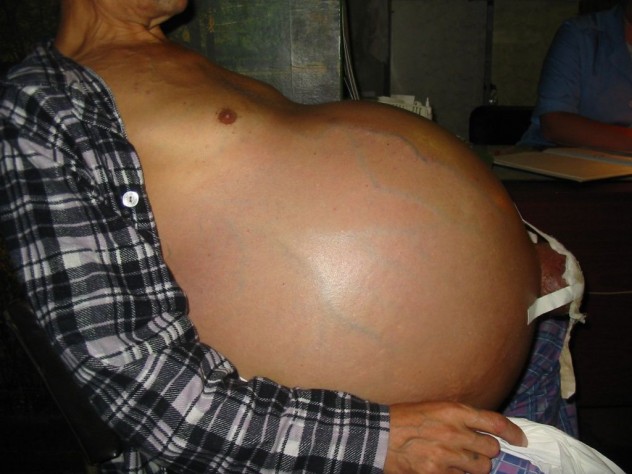
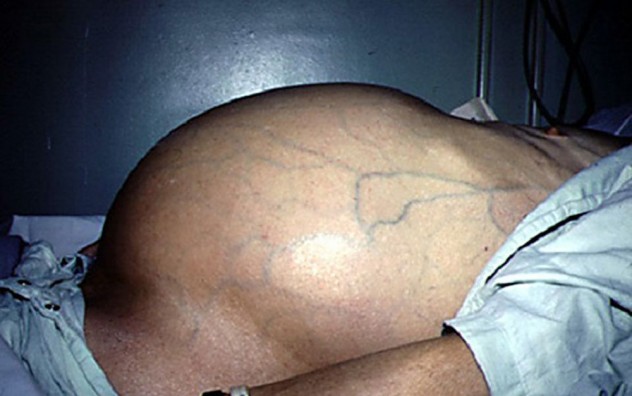
Еще одна характерная черта, присущая синдрому портальной гипертензии – асцит – накопление лишней жидкости в области живота. Клинически данное явление выражается увеличением размеров брюшной полости, отеками, «головой медузы» — сетью капилляров на передней брюшной стенке в виде специфического рисунка.
Кровотечения алого цвета из вен прямой кишки, желудка, пищевода – характерные и опасные составляющие синдрома портальной гипертензии. Они развиваются внезапно, имеют склонность к рецидивам, протекают обильно, часто приводят к постгеморрагической анемии. Такие кровотечения могут быть спровоцированы повышением внутрибрюшного давления, снижением свертываемости крови, травмами слизистой.
Диагностика портальной гипертензии
Диагноз «портальная гипертензая» может быть поставлен после проведения комплексного обследования, включающего в себя как изучение подробной клинической картины, так и проведение инструментальных методов диагностики.
При внешнем осмотре пациента особое внимание обращают на визуальные изменения брюшной полости: наличия асцита, расширенных вен в области пупка, околопупочной грыжи, и на появление геморроидальных узлов.
Лабораторная диагностика портальной гипертензии включает в себя биохимический и общий анализ крови, коагулограмму, исследование на наличие и количественное содержание иммуноглобулинов A, M и G, антител к вирусам гепатита.
К инструментальным методам обнаружения портальной гипертензии относятся:
- Эзофагография — исследование пищевода рентгенологическим методом с применением сульфата бария, позволяющее увидеть изменение контура органа за счет расширенных вен;
- Гастродуоденоскопия — метод, основанный на визуальном осмотре желудка, с помощью гастроскопа — оптического устройства, вводимого через пищевод;
- Ректороманоскопия — исследование прямой кишки на наличие геморроидальных узлов;
- УЗИ — метод, необходимый для определения наличия или отсутствия тромбозов, оценки диаметров селезеночной и портальной вен;
- Венография и ангиография — рентгенологическое исследование контуров вен и артерий.
Кроме всего перечисленного может быть проведена биопсия и лапароскопия печени с целью определения точного заболевания, которое стало первопричиной поратльной гипертензии.
Часто при, казалось бы, очевидных симптомах портальной гипертензии у врача возникает необходимость исключить другие похожие патологии, такие как:
- Асцитический синдром при туберкулезе;
- Киста яичников у женщин (это заболевание визуально схоже с асцитом);
- Сдавливающий перикардит;
- Болезни крови, сопровождаемые увеличением селезенки.
С этой целью узкими специалистами проводится еще ряд дополнительных исследований, позволяющих дифференцировать эти состояния.
Лечение портальной гипертензии
Терапия рассматриваемой сосудистой патологии проводится консервативными и хирургическими методами.
В первую очередь врачами в клинике купируются опасные для жизни проявления портальной гипертензии, такие как кровотечения, печеночная энцефалопатия, асцит.
Далее необходимо диагностировать основное заболевание, которое стало первопричиной застоя крови в воротной вене и вместе с этим попытаться устранить или минимизировать клинические проявления этой патологии. Для этого проводятся различные мероприятия для остановки кровотечений, восстановления объема крови, нормализации процесса ее свертывания, устранения печеночной недостаточности.
На начальных этапах заболевание успешно лечится консервативными методами, на более поздних — часто возникает необходимость в использовании хирургических способов лечения. Операции могут быть проведены либо планово, либо экстренно.
Противопоказаниями для проведения хирургического вмешательства являются сопутствующий туберкулез, преклонный возраст, опухоли злокачественного характера, беременность, некоторые заболевания внутренних органов.
Операции в случае наличия портальной гипертензии проводятся по нескольким направлениям:
- Выведение жидкости из брюшной полости при асците;
- Создание дополнительных путей для оттока крови;
- Блокада связей между венами желудка и пищевода.
Как правило, портальная гипертензия — это заболевание, характерное для взрослого населения, но иногда оно встречается и у детей. Главная причина этого — врожденные особенности строения воротной вены, а также пупочный сепсис новорожденных.
Лечение детей, так же, как и взрослых, проводится хирургическими и консервативными методами. Своевременно начатая терапия сводит к минимуму риск дальнейшего развития заболевания и инвалидизации маленького пациента.
Осложнения портальной гипертензии и возможные прогнозы заболевания
К наиболее вероятным осложнениям при такой сосудистой патологии, как портальная гипертензия, относятся:
- Нарушения со стороны системы крови:
- Рвота либо с кровью алого цвета (при кровотечении из пищевода), либо окраса «кофейной гущи» (при желудочных кровотечениях);
- Выделение крови с калом — при наличии геморроя.
- Нарушения со стороны нервной системы:
- Печеночная энцефалопатия — неврологические нарушения, развивающиеся из-за наличия токсичных веществ в организме больного.
Это состояние может проявляться бессонницей, либо постоянно сонливостью вплоть до комы, спутанностью сознания.
- Печеночная энцефалопатия — неврологические нарушения, развивающиеся из-за наличия токсичных веществ в организме больного.
- Со стороны других органов и систем:
- Сепсис;
- Почечная недостаточность;
- У мужчин — увеличение грудных желез.
Прогноз при портальной гипертензии зависит, в первую очередь, от стадии и течения основного заболевания. Внепеченочная форма заболевания протекает значительно легче и имеет более благоприятный прогноз по сравнению с внутрипеченочной.
Своевременно проведенное консервативное лечение и хирургическое вмешательство способно продлить жизнь пациенту на 10-15 лет.
Автор: Шаршавина Юлия Ринатовна, провизор,
специально для сайта Zhkt.ru

